Asociación de tratamientos farmacológicos y hospitalización y muerte en individuos con trastornos por consumo de anfetaminas
En este estudio en una cohorte nacional sueca de 13 965 pacientes, el uso de lisdexanfetamina se asoció con mejores resultados en personas con trastornos por consumo de anfetamina o metanfetamina, lo que alentó la realización de ensayos clínicos aleatorios. El uso de benzodiazepinas recetadas se asoció con malos resultados. JAMA Psychiatry, 16 de noviembre de 2022
Importancia No hay medicamentos aprobados por las autoridades para el tratamiento de la dependencia de anfetamina o metanfetamina, y faltan estudios que investiguen la efectividad de los tratamientos farmacológicos en resultados difíciles, como hospitalización y muerte.
Objetivo Investigar la asociación entre las farmacoterapias y los resultados de hospitalización y mortalidad en personas con anfetamina o trastorno por consumo de metanfetamina.
Diseño, ámbito y participantes Este estudio de cohortes basado en registros a nivel nacional se llevó a cabo entre julio de 2006 y diciembre de 2018 con una mediana (IQR) de tiempo de seguimiento de 3,9 (1,0-6,1) años. Los datos se analizaron desde el 1 de diciembre de 2021 hasta el 24 de mayo de 2022. Todos los residentes de 16 a 64 años que vivían en Suecia con un diagnóstico registrado por primera vez de anfetamina o trastorno por consumo de metanfetamina y sin diagnósticos previos de esquizofrenia o trastorno bipolar fueron identificados a partir de registros a nivel nacional de atención hospitalaria, atención ambulatoria especializada, ausencia por enfermedad y pensión de invalidez.
Exposiciones Medicamentos para trastornos por uso de sustancias (SUD, por sus siglas en inglés) o para el trastorno por déficit de atención/hiperactividad, estabilizadores del estado de ánimo, antidepresivos, benzodiazepinas y medicamentos relacionados, y antipsicóticos. El uso de medicamentos frente al no uso se modeló con el método PRE2DUP (desde compras de medicamentos recetados hasta períodos de uso de medicamentos).
Variables de desenlace principales Los resultados primarios fueron la hospitalización debido a SUD y cualquier hospitalización o muerte, que se analizaron utilizando modelos dentro del individuo al comparar los períodos de uso y no uso de 17 medicamentos específicos o clases de medicamentos en el mismo individuo para minimizar el sesgo de selección. El resultado secundario fue la mortalidad por todas las causas, estudiada mediante análisis entre individuos como los modelos tradicionales de Cox.
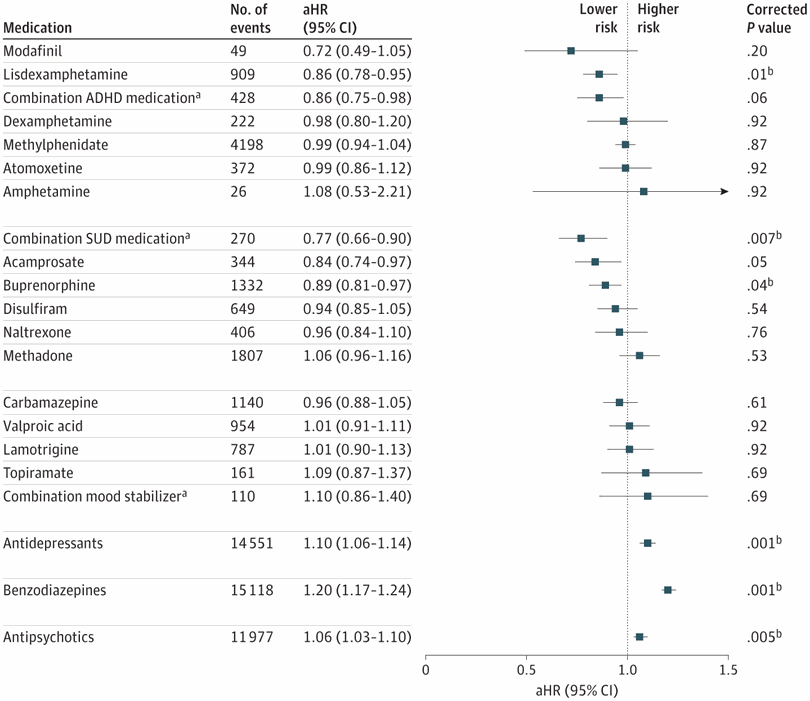
Resultados Había 13 965 personas en la cohorte (9671 [69,3 %] hombres; edad media [SD], 34,4 [13,0] años). Durante el seguimiento, 7543 personas (54,0 %) estaban tomando antidepresivos, 6101 (43,7 %) benzodiazepinas, 5067 (36,3 %) antipsicóticos, 3941 (28,2 %) medicamentos para el TDAH (1511 [10,8 %] tomaban lisdexanfetamina), 2856 (20,5 %) %) medicamentos SUD y 1706 (12,2%) estabilizadores del estado de ánimo. Un total de 10 341 pacientes (74,0%) fueron hospitalizados por TUS, 11 492 pacientes (82,3%) fueron hospitalizados por cualquier causa o fallecieron y 1321 pacientes (9,5%) fallecieron por cualquier causa. La lisdexanfetamina fue el único medicamento en este estudio que se asoció significativamente con una disminución en el riesgo de 3 resultados (cociente de riesgo ajustado [aHR], 0,82; IC del 95 %, 0,72-0,94 para hospitalización por SUD; aHR, 0,86; IC del 95 %, 0,78 -0,95 para cualquier hospitalización o muerte, aHR, 0,43, IC 95%, 0,24-0. 77 para mortalidad por todas las causas). El uso de metilfenidato también se asoció con una menor mortalidad por todas las causas (HRa, 0,56; IC del 95 %, 0,43-0,74). El uso de benzodiazepinas se asoció con un riesgo significativamente mayor de hospitalización por SUD (aHR, 1,17; IC del 95 %, 1,12-1,22), cualquier hospitalización o muerte (aHR, 1,20; IC del 95 %, 1,17-1,24) y mortalidad por todas las causas (aHR, 1,39; IC 95%, 1,20-1,60). El uso de antidepresivos o antipsicóticos se asoció con un ligero aumento del riesgo de hospitalización por TUS (aHR, 1,07; IC 95 %, 1,03-1,11 y aHR, 1,05; IC 95 %, 1,01-1,09), así como cualquier hospitalización o muerte (aHR , 1,10; IC 95%, 1,06-1,14 y aHR, 1,06; IC 95%, 1,03-1,10, respectivamente). El uso de benzodiazepinas se asoció con un riesgo significativamente mayor de hospitalización por SUD (aHR, 1,17; IC del 95 %, 1,12-1,22), cualquier hospitalización o muerte (aHR, 1,20; IC del 95 %, 1,17-1,24) y mortalidad por todas las causas (aHR, 1,39; IC 95%, 1,20-1,60). El uso de antidepresivos o antipsicóticos se asoció con un ligero aumento del riesgo de hospitalización por TUS (aHR, 1,07; IC 95 %, 1,03-1,11 y aHR, 1,05; IC 95 %, 1,01-1,09), así como cualquier hospitalización o muerte (aHR , 1,10; IC 95%, 1,06-1,14 y aHR, 1,06; IC 95%, 1,03-1,10, respectivamente). El uso de benzodiazepinas se asoció con un riesgo significativamente mayor de hospitalización por SUD (aHR, 1,17; IC del 95 %, 1,12-1,22), cualquier hospitalización o muerte (aHR, 1,20; IC del 95 %, 1,17-1,24) y mortalidad por todas las causas (aHR, 1,39; IC 95%, 1,20-1,60). El uso de antidepresivos o antipsicóticos se asoció con un ligero aumento del riesgo de hospitalización por TUS (aHR, 1,07; IC 95 %, 1,03-1,11 y aHR, 1,05; IC 95 %, 1,01-1,09), así como cualquier hospitalización o muerte (aHR , 1,10; IC 95%, 1,06-1,14 y aHR, 1,06; IC 95%, 1,03-1,10, respectivamente).
Conclusiones y relevancia En este estudio, el uso de lisdexanfetamina se asoció con mejores resultados en personas con trastornos por consumo de anfetamina o metanfetamina, lo que alentó la realización de ensayos clínicos aleatorios. El uso de benzodiazepinas recetadas se asoció con malos resultados.
El estudio
Heikkinen M, Taipale H, Tanskanen A, Mittendorfer-Rutz E, Lähteenvuo M, Tiihonen J. Association of Pharmacological Treatments and Hospitalization and Death in Individuals With Amphetamine Use Disorders in a Swedish Nationwide Cohort of 13 965 Patients. JAMA Psychiatry. Published online November 16, 2022. doi:10.1001/jamapsychiatry.2022.3788