Coagulopatía asociada a COVID-19 y agentes antitrombóticos: lecciones después de 1 año
La tromboprofilaxis farmacológica no se recomienda de forma rutinaria para pacientes que son ambulatorios y después del alta. Un primer ensayo en pacientes no críticamente enfermos que ingresaron en el hospital ha demostrado que una dosis terapéutica de heparina de bajo peso molecular podría mejorar los resultados clínicos en esta población.En pacientes críticamente enfermos, este mismo tratamiento no mejora los resultados y se recomienda tromboprofilaxis anticoagulante a dosis profiláctica. Lancet Haematol, 27 de abril de 2021
COVID-19 se asocia con una alta incidencia de complicaciones trombóticas, lo que puede explicarse por la interacción compleja y única entre los coronavirus y las células endoteliales, la respuesta inflamatoria local y sistémica y el sistema de coagulación.
Empíricamente, se está utilizando una dosis intensificada de profilaxis de la trombosis en pacientes ingresados en el hospital con COVID-19 y se han publicado varias guías sobre este tema, aunque la insuficiencia de evidencia directa y de alta calidad ha llevado a recomendaciones débiles.
En este punto de vista, resumimos la fisiopatología de la coagulopatía por COVID-19 en el contexto de los pacientes ambulatorios, ingresados en el hospital y en estado crítico o no crítico, y los que se encuentran después del alta hospitalaria. También revisamos datos de ensayos controlados aleatorios en el último año de terapia antitrombótica en pacientes críticamente enfermos.
Estos datos proporcionan la primera evidencia de alta calidad sobre el uso óptimo de la terapia antitrombótica en pacientes con COVID-19.
La tromboprofilaxis farmacológica no se recomienda de forma rutinaria para pacientes que son ambulatorios y después del alta. Un primer ensayo en pacientes no críticamente enfermos que ingresaron en el hospital ha demostrado que una dosis terapéutica de heparina de bajo peso molecular podría mejorar los resultados clínicos en esta población.
En pacientes críticamente enfermos, este mismo tratamiento no mejora los resultados y se recomienda tromboprofilaxis anticoagulante a dosis profiláctica. En los próximos meses, esperamos numerosos datos de los estudios antitrombóticos COVID-19 en curso para guiar a los médicos en las diferentes etapas de la enfermedad.
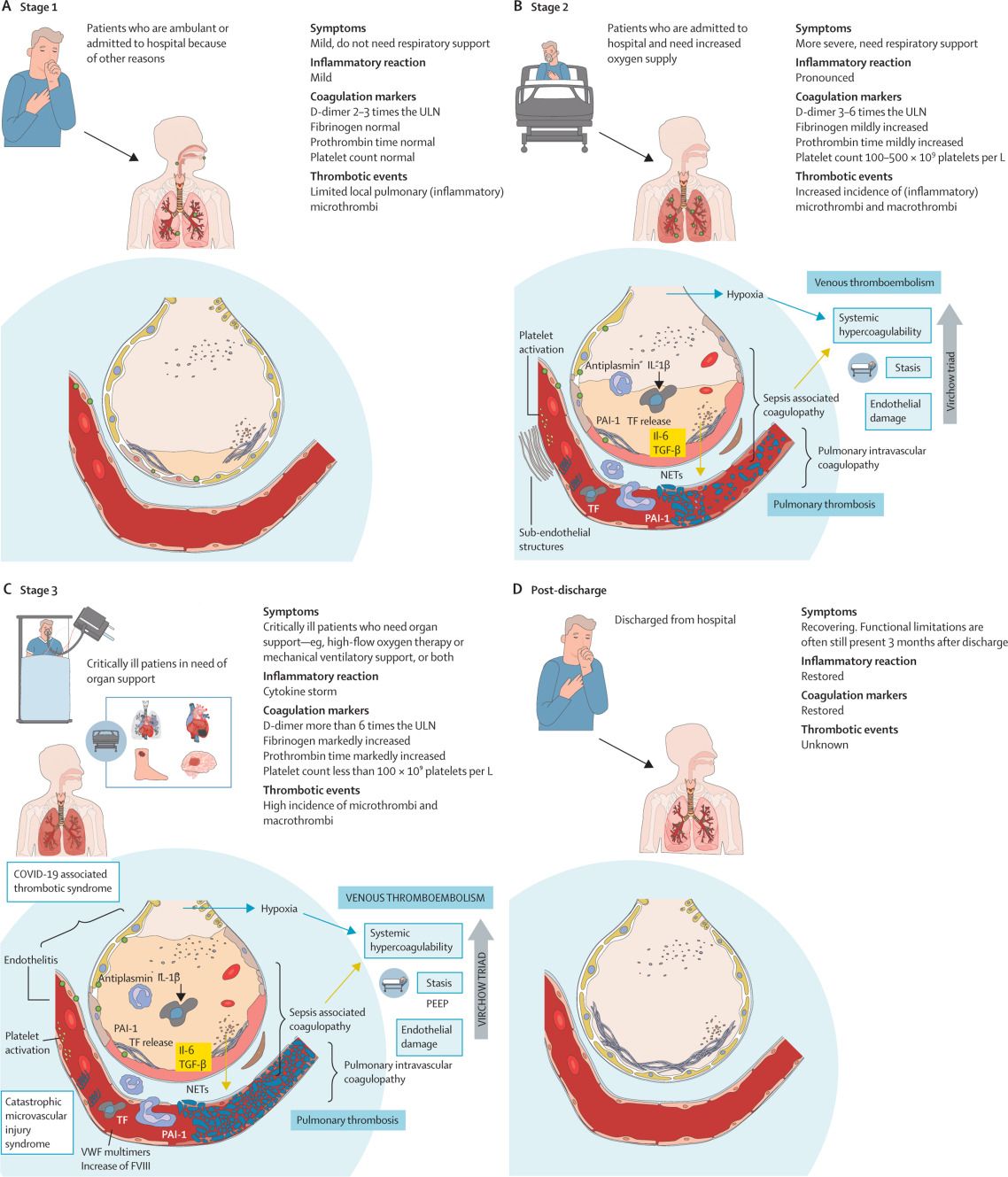
Figura Estadificación clínica y fisiopatológica en COVID-19
(A) Una buena respuesta inmune controlará adecuadamente la replicación viral, lo que dará como resultado síntomas leves en alrededor del 80% de las infecciones. (B) La replicación viral mal controlada conduce a la apoptosis de neumocitos y células endoteliales, que activarán plaquetas, inducirán factores de coagulación como TF y liberarán multímeros de VWF, y conducirán a una mayor quimiotaxis, producción de citocinas y quimiocinas, formación y activación de NET. del sistema de complemento y cinina-calicreína plasmática. La hipoxia contribuye al estado de hipercoagulabilidad mediante el aumento de la expresión de TF y PAI-1, la disminución del inhibidor de la vía del TF y la proteína S y un aumento de la respuesta inflamatoria y la activación plaquetaria. Una mayor destrucción de neumocitos, microangiopatía pulmonar y microtrombos provocan síntomas más graves y la necesidad de suministro adicional de oxígeno. (C) La llamada tormenta de citocinas alimenta aún más los procesos proinflamatorios y procoaguladores, lo que resulta en endotelitis sistémica y fuga capilar, disfunción celular, disfunción orgánica y activación abierta de la cascada de la coagulación, y conduce a la necesidad de apoyo orgánico y una alta prevalencia. de microtrombos y macrotrombos. (D) Aún se desconoce el período de tiempo de resolución de la inflamación local y la coagulación después del alta. IL = interleucina. NET = trampas extracelulares de neutrófilos. PAI-1 = inhibidor del activador del plasminógeno-1. PEEP = presión exploratoria final positiva. TF = factor tisular. TGF-β = factor de crecimiento transformante beta. ULN = límite superior de lo normal. VWF = factor de von Willebrand.
El comentario
Jenneke Leentjens, Thijs F van Haaps, Pieter F Wessels, Roger E G Schutgens, Saskia Middeldorp COVID-19-associated coagulopathy and antithrombotic agents—lessons after 1 yearLancet Haematol April 27, 2021 doi: 10.1016/S2352-3026(21)00105-8