Farmacología
Eficacia de las dosis bajas de aspirina
17 mayo 2021
Más de 15000 pacientes con enfermedad cardiovascular previa fueron aleatorizados a recibir 81 mg/día vs 325 mg/día de aspirina, sin observar diferencias en los desenlaces al cabo de dos años de seguimiento. New England Journal of Medicine, 15 de mayo de 2021.

Enfermedad coronaria estable: ¿estrategia conservadora o invasiva?
30 marzo 2020
Dos artículos describen los hallazgos de un gran estudio aleatorizado, que no muestra ventaja en sobrevida o en eventos isquémicos para la estrategia invasiva, pero sí cierta reducción en los síntomas anginosos. New England Journal of Medicine, 30 de marzo de 2020.

Medicamentos antianginosos
06 marzo 2020
Ojo de Markov número ochenta y siete - diciembre 2019, CIM Sacyl, 13 de enero de 2020Los agentes antianginosos producen una mejora documentada en la calidad total del ejercicio y una reducción en la frecuencia diaria de la angina. Tienen diferentes mecanismos de acción y perfiles de seguridad, pero presentan una eficacia similar y, por tanto, se consideran igualmente efectivos.La clasificación en fármacos de primera línea (beta-bloqueantes, bloqueantes de los canales del calcio y nitratos de acción corta) y de segunda línea (nitratos de acción prolongada, ivabradina, ranolazina y trimetazidina) se mantiene en el tiempo, aunque genera debate y controversia.

La depresión aumenta el riesgo de infarto y de ACV… y también al revés
11 junio 2019
La depresión y los eventos cardiovasculares parecen tener una relación causal bidireccional más allá de los factores de riesgo compartidos. The British Journal of Psychiatry, 10 de junio de 2019
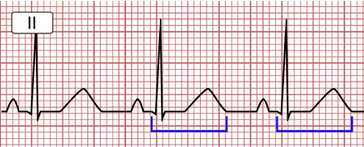
Medicamentos que afectan al intervalo QT.
13 junio 2018
