Farmacología
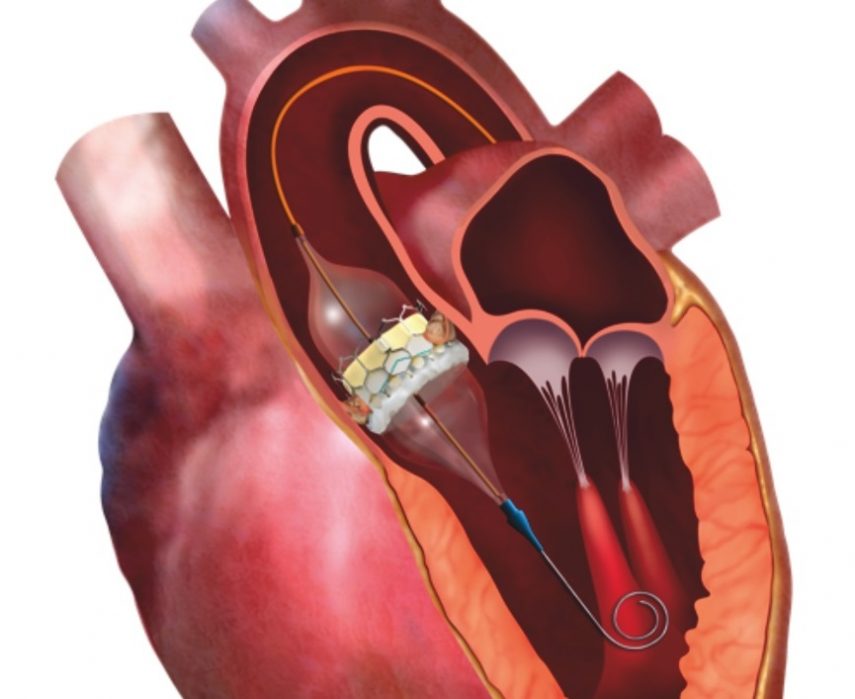
Protección embólica cerebral de rutina durante el implante transcatéter de válvula aórtica
30 junio 2025
Entre los participantes sometidos a TAVI, el uso rutinario de protección embólica cerebral no redujo la incidencia de ictus en 72 horas. New England Journal of Medicine, 30 de marzo de 2025.
Continuación versus interrupción de la anticoagulación oral durante el TAVI
30 enero 2025
En pacientes sometidos a reemplazo percutáneo de la válvula aórtica (TAVI, por su sigla en inglés) y con una indicación concomitante de anticoagulación oral, la continuación perioperatoria no fue inferior a la interrupción de la anticoagulación oral durante el TAVI con respecto a la incidencia de un compuesto de muerte por causas cardiovasculares, accidente cerebrovascular, infarto de miocardio, complicaciones vasculares importantes o hemorragia importante a los 30 días. New England Journal of Medicine, 29 de enero de 2025.
Reemplazo de válvula aórtica transcatéter para estenosis aórtica grave asintomática
31 octubre 2024
En los pacientes con estenosis aórtica grave pero todavía asintomática, una estrategia de reemplazo valvular aórtico transcatéter temprana fue superior a la vigilancia clínica para reducir la incidencia de muerte, accidente cerebrovascular u hospitalización no planificada por causas cardiovasculares. New England Journal of Medicine, 28 de octubre de 2024.
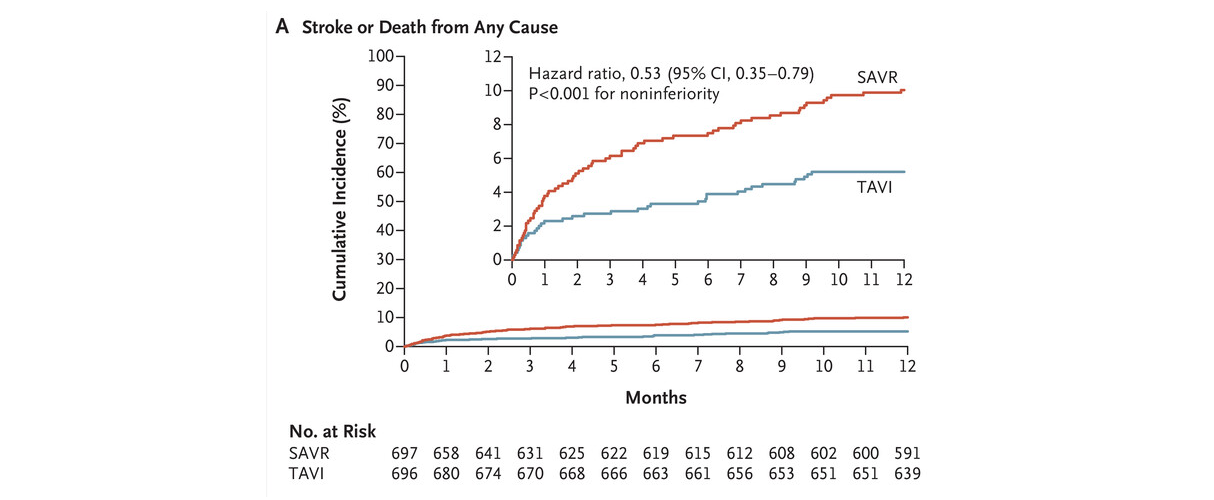
Tratamiento transcatéter o quirúrgico de la estenosis de la válvula aórtica
10 abril 2024
En los pacientes con estenosis aórtica grave y riesgo quirúrgico bajo o intermedio, la implantación transcatéter de válvula aórtica (TAVI) no fue inferior al reemplazo quirúrgico (SAVR) con respecto a la muerte por cualquier causa o accidente cerebrovascular al año. New England Journal of Medicine, 9 de abril de 2024.
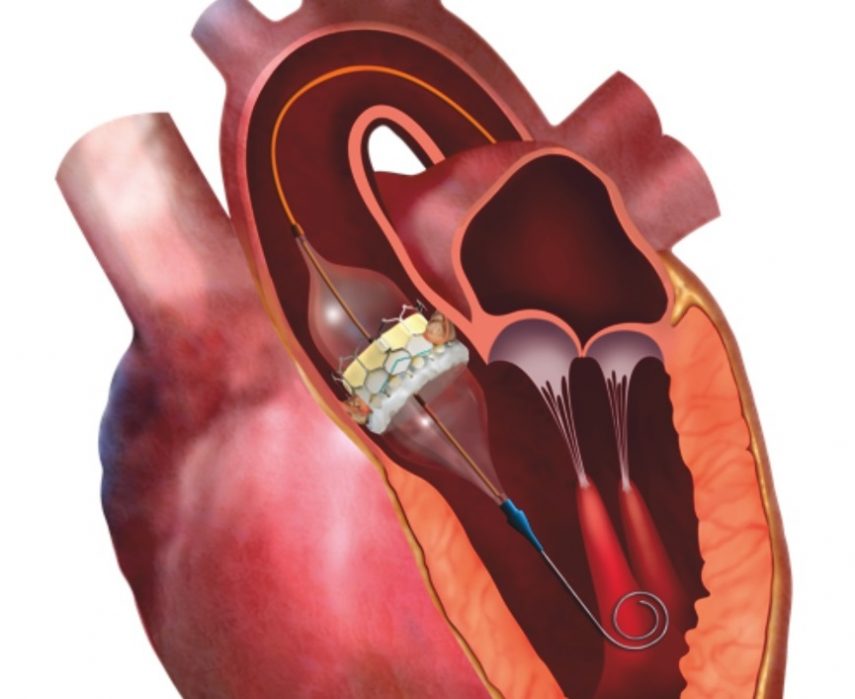
Reemplazo percutáneo de válvula aórtica en pacientes de bajo riesgo: resultados a los cinco años
25 octubre 2023
